Przewlekła obturacyjna choroba płuc (POChP)
Jest to zespół chorobowy charakteryzujący się postępującym i niecałkowicie odwracalnym ograniczeniem przepływu powietrza przez drogi oddechowe. Ograniczenie to wynika z choroby małych dróg oddechowych i zniszczenia miąższu płucnego (rozedmy) o różnym nasileniu i jest najczęściej związane z nieprawidłową odpowiedzią zapalną ze strony układu oddechowego na szkodliwe pyły i substancje, z jakimi chory ma do czynienia w ciągu swojego życia.
Przyczyny
1. Główną przyczyną choroby jest palenie tytoniu.
Dotyczy to zarówno długoletnich palaczy, jak i palaczy biernych. Palenie fajek czy cygar powoduje nieco mniejszą chorobowość i umieralność niż u palaczy papierosów, ale i tak istotnie wyższą niż u populacji niepalącej. Z uwagi na to, że nie u wszystkich palaczy tytoniu rozwija się klinicznie jawna POChP, postuluje się współistniejący udział czynników genetycznych, które mogą modyfikować odpowiedź organizmu na szkodliwe substancje. Zwiększone ryzyko wystąpienia POChP może również warunkować bierne palenie tytoniu.2. Zanieczyszczenie powietrza i narażenie zawodowe
Wśród innych wziewnych czynników ryzyka wymienia się również narażenie zawodowe na pyły przemysłowe i substancje chemiczne. Szacuje się, że ww. czynniki odpowiadają za 10-20% przypadków rozwoju POChP.3. Czynniki genetyczne
Czynniki genetyczne mają również istotny wpływ na rozwój POChP. Jest to zależność wielogenowa. Stosunkowo najlepiej udokumentowany jest wpływ wrodzonego niedoboru α1-antytrypsyny. U osób dotkniętych tym schorzeniem rozwija się rozedma, która z biegiem czasu doprowadza do upośledzenia czynności płuc.4. Inne czynniki ryzyka to np.:
-Zaburzenia rozwoju płuc w okresie płodowym oraz ich wzrostu po urodzeniu i w dzieciństwie, które mogą prowadzić do następstw w wieku późniejszym i odpowiadać za zwiększone ryzyko wystąpienia POChP.-Stres oksydacyjny zaistniały w chwili zaburzenia równowagi pomiędzy czynnikami antyoksydacyjnymi a substancjami utleniającymi. Powoduje on zarówno bezpośrednie uszkodzenie płuc, jak i pośrednie, poprzez aktywację mechanizmów zapalnych.
-Częste infekcje, zarówno bakteryjne, jak i wirusowe w wieku dziecięcym, mogą prowadzić do rozwoju POChP, zaś w przypadku rozwiniętego obrazu POChP, mogą sprzyjać występowaniu zaostrzeń.
Zobacz również:
-Wpływ astmy również nie jest jednoznaczny. Niektóre badania wykazują zwiększone ryzyko POChP u dorosłych chorych na astmę
Objawy
Do głównych objawów POChP należy duszność występująca przez kilka miesięcy, a nawet lat. Jest główną przyczyną szukania pomocy lekarskiej przez pacjenta. Początkowo jest obecna tylko przy większym wysiłku, w miarę postępu choroby narasta, występując w spoczynku, utrudniając normalne funkcjonowanie.Mogą jej towarzyszyć świszczący oddech, uczucie ciasnoty w klatce piersiowej oraz uporczywy, produktywny lub bezproduktywny kaszel. Kaszel ma charakter przewlekły. Jest jednym z pierwszych objawów POChP, zwłaszcza u palaczy tytoniu.
Plwocina może zawierać krew (krwioplucie) i ulegać zagęszczaniu zwykle w wyniku uszkodzenia naczyń krwionośnych w drogach oddechowych. Odkrztuszanie dużej ilości plwociny może świadczyć o obecności rozstrzeni oskrzeli. Z kolei duża ilość ropnej wydzieliny może być pierwszym objawem rozpoczynającego się zaostrzenia.
Zaawansowana POChP może prowadzić do sinicy spowodowanej spadkiem saturacji (obniżenie wysycenia hemoglobiny tlenem). W bardzo zaawansowanych przypadkach POChP może prowadzić do rozwinięcia się serca płucnego z powodu wzmożonej pracy, jaką musi wykonać serce, aby pokonać zwiększony opór łożyska płucnego.
Do innych objawów zalicza się przyspieszenie oddechu i świsty słyszalne w osłuchiwaniu stetoskopem, a także obniżenie tolerancji wysiłku. W zaawansowanych postaciach może występować również spadek masy ciała, jadłowstręt, omdlenia w trakcie napadów kaszlu, depresja.
Rozpoznanie
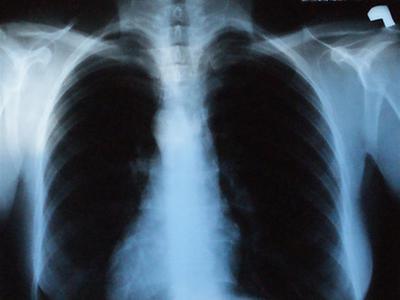
Złotym standardem w rozpoznaniu i monitorowaniu choroby jest spirometria. Na podstawie obrazu klinicznego można z dużą pewnością podejrzewać rozpoznanie, niemniej ostatecznym dowodem potwierdzającym jest wynik badania spirometrycznego. Spirometrię należy wykonać u każdego pacjenta z podejrzeniem POChP. Stwierdzenie upośledzenia natężonej pojemności życiowej (FVC) poniżej 80% wartości należnej (dostosowanej do płci, wieku, wzrostu i rasy) oraz zmniejszenie wskaźnika Tiffeneau poniżej 70%, potwierdzają rozpoznanie. Na podstawie wartości spirometrycznych dokonuje się szacunkowego podziału choroby na stadia.Dodatkowo wykonuję się zdjęcie rentgenowskie klatki piersiowej, na którym widoczna jest nadmierna jasność płuc (niekiedy widoczne pęcherze rozedmowe) jako wynik rozedmy, spłaszczenie kopuł przepony, raptowne urywanie się cieni naczyń. W tomografii komputerowej może być widoczna rozedma – wykonanie tomografii jest niezbędne przed planowanym leczeniem operacyjnym.
POChP różnicuje się przede wszystkim z astmą oskrzelową. Za astmą przemawia początek choroby w dzieciństwie lub młodym wieku, współistniejące inne choroby alergiczne, szybkie narastanie objawów i dobra odpowiedź po zastosowaniu sterydów, odwracalność obturacji (w większości przypadków).
Leczenie
POChP jest chorobą nieuleczalną i postępującą w czasie, a wszelkie działania lekarskie mają na celu spowolnienie dalszego postępu choroby i poprawę komfortu życia pacjenta. Terapia powinna zostać dostosowana do potrzeb indywidualnego pacjenta i zależy od ciężkości stanu, a także od stopnia dostępności leczenia, współpracy z pacjentem, uwarunkowań kulturowych i lokalnych. Największe znaczenie ma ukierunkowanie pacjenta na działania, które mają na celu usunięcie z jego otoczenia czynników wpływających negatywnie na postęp choroby, a zwłaszcza zmobilizowanie pacjenta do zaprzestania palenia papierosów.Po zdiagnozowaniu POChP powinno przestrzegać się także następujących zasad żywieniowych:
1. Utrzymanie prawidłowej masy ciała
2. Kontrolowanie masy ciała
3. Picie dużych ilości płynów
4. Zmniejszenie spożycia sodu
5. Zapewnienie odpowiedniej ilości błonnika w pożywieniu
Autor:
Julia Skonieczna